脊柱管狭窄症:もう一度、自分の足で楽しく歩きませんか?
1. 「少し歩くと足が痛い・しびれる」それは年のせいだけではありません
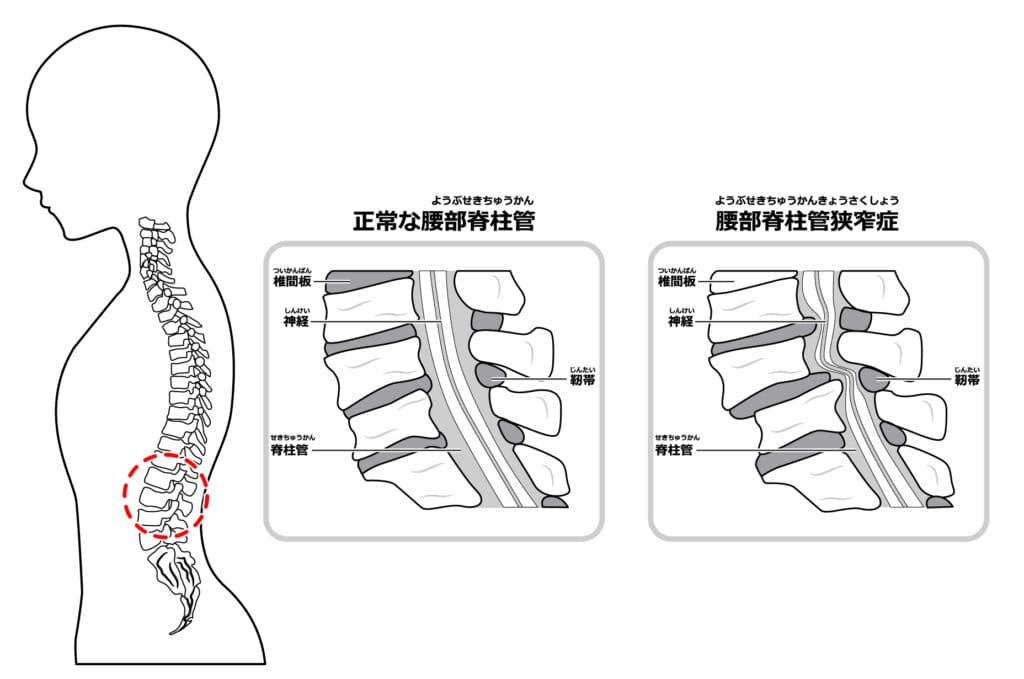
「5分歩くと足がしびれて動けない」「でも、少し休むとまた歩ける」 これは脊柱管狭窄症(せきちゅうかんきょうさくしょう)の典型的な症状です。 背骨の中の神経の通り道が狭くなっている状態ですが、実は「体のゆがみ」を整えるだけで、歩ける距離がぐんと伸びるケースが多々あります。
2. 腰楽院オアシスが「歩ける体」を取り戻せる理由
狭くなった脊柱管そのものを広げるには手術が必要ですが、「痛みを出している神経の負担」を減らすことは、整体でも十分に可能です。
- 圧迫を最小限にする姿勢へ: 腰が反りすぎると脊柱管はさらに狭くなります。操体法で全身のバランスを整え、神経を圧迫しにくい「楽な姿勢」を体に覚え込ませます。
- 血流を改善してしびれをケア: 神経周りの血流が悪くなると、しびれが強く出ます。優しい施術で巡りを良くし、回復力を高めます。
- 杖やカートの使い方もアドバイス: 恥ずかしがらずに道具を使い、活動量を落とさない工夫を一緒に考えます。
3. こんな「狭窄症あるある」に心当たりはありませんか?
- スーパーのカートを押している時は、不思議と楽に歩ける
- 自転車ならどこまででも行けるのに、歩くとすぐ足が重くなる
- 信号待ちの時、つい前かがみになって休みたくなる
- 腰の痛みよりも、お尻から足にかけてのしびれが辛い
4. 施術料金・時間
- 一律 5,500円(税込)
- 施術時間:約40分 (※病院で「手術しかない」と言われた方も、保存療法として当院の施術を併用されています。ぜひ一度ご相談ください)
5. ご予約・お問い合わせ
ご予約・お問い合わせ
腰楽院オアシスは 予約優先制 です。
💡 予約優先ですが、当日直接のご来院もOK! 空きがあればすぐにご案内できます♪

